
Dr. Ernesto Castro Chaidez
Cirugía General y Cirugía Oncológica
Aguascalientes, Ags
Cel: 449-1990691
Si buscas
hosting web,
dominios web,
correos empresariales o
crear páginas web gratis,
ingresa a
PaginaMX
Por otro lado, si buscas crear códigos qr online ingresa al Creador de Códigos QR más potente que existe


TUMORES GLANDULAS SALIVALES
Los tumores de glándulas (gls) salivares son poco frecuentes representando aproximadamente el 0,5–1% de todos los tumores. Constituyen el 3% de las neoplasias que afectan a cabeza y cuello en los adultos, mientras que en la infancia suponen alrededor del 8%. La incidencia actual oscila entre 0,4–3,5 casos/100.000 personas/año. El 85-95 % de dichos tumores se originan en la parótida, la glándula submaxilar y las gls. salivares menores del paladar, distribuyéndose el resto en el ámbito de otros tejidos salivares dispersos por la cavidad oral y el aparato respiratorio superior. La mayor parte de las lesiones palpables en las glándulas salivares mayores (parótida, submaxilar o submandibular y sublingual) son de etiología tumoral, siendo malignos aproximadamente 1/6 de los de parótida, 1/3 de los submandibulares y la mitad de los del paladar.
Realizando una estratificación más detallada, el 80% de las lesiones se localizan a nivel parotídeo (90% lóbulo superficial, 9% en el lóbulo profundo, 1% en “reloj de arena”); otro 10% en la gl. submaxilar, quedando el resto distribuido en varias regiones, como el paladar, donde se encuentran la mayor parte de las que afectan a glándulas salivares menores. Localización
En orden de frecuencia, la gl. parótida (80%) es la más afectada, seguido de la gl. submaxilar (10%), repartiéndose el 10% restante entre la gl. sublingual y las gls. salivares menores.
Las neoplasias de origen benigno (2/3) son más frecuentes que las de origen maligno (1/3), constituyendo las benignas el 80% de las lesiones parotídeas, el 60-65% de las submaxilares y el 50% de las que afectan a gls. salivares menores. Sin embargo, a nivel de la gl. sublingual, el 60-70% de las lesiones que se encuentran son de tipo maligno.
A tenor de estos datos se podría concluir que a mayor tamaño glandular, mayor probabilidad de benignidad, sin embargo, el 75% de todas las lesiones malignas tienen su asiento en la gl. parótida, precisamente la mayor de todas, debido a que se trata de la localización más frecuente de los tumores que afectan a gls. salivares.
La mayor parte de los tumores parotídeos se encuentran en el lóbulo (lob.) superficial, fundamentalmente en el polo inferior, de tal manera que la presencia de una masa palpable anterior al lóbulo de la oreja o que lo haga prominente, se considerará como un tumor de gl.salivar.
CLASIFICACIÓN
Debido a su gran variedad histológica resulta sumamente difícil realizar una adecuada correlación clinico-histológica.
El tumor benigno más frecuente es el Adenoma Pleomorfo o Tumor Mixto Benigno, mientras que en segundo lugar se sitúa el T. de Warthin o Cistoadenoma Papilar Linfomatoso.
De los malignos, el más frecuente es el Ca. Mucoepidermoide, seguido del Ca. Adenoide Quístico o Cilindroma, el Adenoma Pleomorfo Maligno o Tumor Mixto Maligno y el Adenocarcinoma. CLÍNICA
Ante toda masa palpable, localizada en la región de las glándulas salivares mayores se debe descartar una etiología tumoral, analizando si se trata de un tumor benigno o maligno. Existen ciertos criterios que permiten diferenciar la benignidad o no de la lesión, siendo esenciales para un buen diagnóstico tanto la historia clínica como la exploración física del paciente.
La mayor parte de los tumores se presentan de manera asintomática. Como guía orientativa nos pueden servir las siguientes características clínicas:
Carácterísticas benignos / malignos:
De los malignos, el más frecuente es el Ca. Mucoepidermoide, seguido del Ca. Adenoide Quístico o Cilindroma, el Adenoma Pleomorfo Maligno o Tumor Mixto Maligno y el Adenocarcinoma. CLÍNICA
Ante toda masa palpable, localizada en la región de las glándulas salivares mayores se debe descartar una etiología tumoral, analizando si se trata de un tumor benigno o maligno. Existen ciertos criterios que permiten diferenciar la benignidad o no de la lesión, siendo esenciales para un buen diagnóstico tanto la historia clínica como la exploración física del paciente.
La mayor parte de los tumores se presentan de manera asintomática. Como guía orientativa nos pueden servir las siguientes características clínicas: Carácterísticas benignos / malignos:
· Duración Larga Breve
· Crecimiento Lento Rápido
· Tamaño Grande Más pequeño
· Dolor Ausente Presente
· Parálisis Facial Ausente Presente
· Consistencia Gomosa Pétrea
· Adherencias Móviles Fijas
· Adenopatías Ausentes Presentes
En la exploración física del paciente se debe observar las características de la tumoración (que suele ser un hallazgo casual asintomático), su localización, temperatura, fijación a piel o a planos profundos, ulceración de piel, mucosa oral, o ambas. Se debe valorar el C. de Stenon si se evidencia contenido purulento en su salida, lo que sugerirá una etiología infecciosa más que neoplásica.
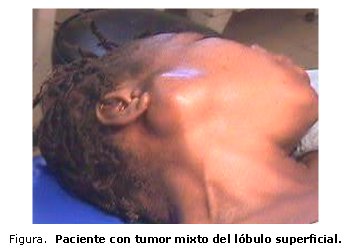
DIAGNÓSTICO
Además de la historia clínica y exploración física existen numerosas pruebas complementarias que nos ayudarán a enfocar el diagnóstico correcto, tales como ecografías, gammagrafías, punciones, escintigrafías, sialografías, resonancias magnéticas, tomografías etc., sin embargo, el diagnóstico definitivo deberá confirmarse por biopsia.
La punción por aspiración con aguja fina (PAAF) es muy discutida. Algunos autores la contraindican por el riesgo de diseminación tumoral, sin embargo, otros estudios demuestran la ausencia de recidiva tras realizar dicho procedimiento. Puede servir en el diagnóstico del Ca. Escamoso y T. de Warthin, pero en otros tumores se han detectado numerosos errores. La sensibilidad de este procedimiento en la detección de tumores malignos oscila entre el 58-96% y la especificidad entre el 71-88%. Lo mismo sucede con la biopsia intraoperatoria por congelación, que aún presentando mejores parámetros que la PAAF, no llega a ser definitiva, estando muy supeditada a la experiencia del patólogo que la realiza. El tratamiento que debe aplicarse a cada tipo de tumor ya ha sido descrito, sin embargo, podemos englobar las pautas de tratamiento de manera orientativa, teniendo en cuenta, que en algunos casos las particularidades del tumor hacen variar el tipo de tratamiento.
Tumores epiteliales benignos Tratamiento conservador de entrada, preservando el nervio facial. En caso de afectación macroscópica, nervio englobado dentro de la masa, o recurrencia de la lesión (única/múltiple) con estrecha relación al mismo, deberá optarse por el sacrificio del nervio.
La radioterapia quedará reservada en estos casos a tumores recidivantes, irresecables, extirpaciones incompletas con posible afectación nerviosa o ante todo aquel paciente en que este contraindicada la cirugía. Tumores malignos
La diversidad de actuaciones terapéuticas en estos casos hace difícil concretar una pauta única, quedando de manifiesto al observar la oscilación presente en los porcentajes de supervivencia de diferentes estudios, tras aplicar distintos tratamientos. INDICACIONES DE TRATAMIENTO
· T. Malignos Epiteliales: En los de bajo grado, bien diferenciados, detectados precozmente, y con factores de buen pronóstico, se puede optar por una cirugía conservadora del nervio facial pudiéndose beneficiar de radioterapia postoperatoria.
Tumores de alto grado, con parálisis facial, invasión local, recurrentes y con adenopatías regionales, deberán ser tratados agresivamente con sacrificio de las estructuras afectadas, vaciamiento cervical y radioterapia postoperatoria. A la hora de indicar el vaciamiento cervical deben valorarse la presencia o no de adenopatías y/o metástasis, así como la localización del tumor.
· T. Malignos No Epiteliales: Los tumores de estirpe mesenquimal suelen ser de mal pronostico optándose en su tratamiento por combinaciones varias de cirugía, radioterapia e incluso quimioterapia.
Las indicaciones tanto de vaciamiento cervical como de radioterapia deben ser cuidadosamente seleccionadas en los niños por su elevada morbilidad.
TRATAMIENTO QUIRÚRGICO
Parotidectomía
El tratamiento de la mayor parte de los tumores de la glándula parótida es quirúrgico y depende directamente de la anatomía del nervio facial. Debe ser una cirugía minuciosa, respetando el nervio en caso de que no sea inexcusable su sacrificio debido a la importante morbilidad que representa su sección. El miedo a lesionarlo puede llevar en ocasiones a una resección incompleta o a una diseminación tumoral si se fragmenta el tumor. En caso de lesión, debe repararse de manera inmediata. Deberán recordarse las referencias anatómicas del nervio facial, disecándolo adecuadamente y teniendo en cuenta sus variaciones, como en los niños, donde se localiza más superficial y caudal.
· Parotidectomía superficial: Contempla la exéresis del lóbulo superficial de la parótida y es la técnica más frecuentemente utilizada.
Existen numerosas incisiones cutáneas, realizándolas indistintamente para una cirugía conservadora o para una radical. Lo más habitual es realizar una incisión que desciende preauricularmente desde el nivel de la articulación temporomandibular hasta el lóbulo de la oreja, adoptando forma de “S” y prolongando cervicalmente unos 2 cm por debajo del reborde mandibular. Posteriormente se trazan los colgajos cutáneos. Separaremos la glándula del esternocleidomastoideo, la apófisis mastoides, y el conducto auditivo externo, procediendo a la ligadura y sección de la vena yugular externa y sección de la rama anterior del nervio auricular mayor, cuando no se pueda evitar. Tras este paso, se visualiza el vientre posterior del músculo digástrico que se inserta en la cara interna de la mastoides.
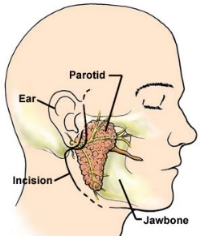
· El siguiente paso consiste en aislar el nervio facial a partir del tronco principal, disecándolo en sentido postero-anterior, una vez localizado su origen a través del orificio estilomastoideo. En caso de no identificarlo de esta manera, se actuará de manera inversa, localizándolo a partir de alguna de las ramas periféricas, siendo preferible optar por la primera alternativa. Clásicamente se han tomado varias referencias anatómicas para su localización:
§ Vientre Posterior del Músculo Digástrico: Siguiendo el borde anterior de este músculo hasta su inserción ósea, localizaremos el nervio asomando por la cara interna.
§ Conducto Auditivo Externo: A nivel de la unión de las porciones interna u ósea y externa o cartilaginosa, la parte cartilaginosa presenta una extensión a modo de triángulo, que apunta al tronco principal, situado 0,5-1 cm. por delante y por dentro.
§ Cisura Timpano - Mastoidea: A partir de su extremo interno se dividen dos ramas, entre las cuales queda delimitada un área en la que localizaremos el orificio estilomastoideo.
La apófisis estiloides, la inserción del esternocleidomastoideo en la mastoides y la fascia temporo-parotídea también nos sirven como orientación.
Tras su localización procederemos a la disección de sus ramas, hasta superar el límite glandular, siendo útil un neuroestimulador para seguir las ramas menores, pero teniendo en cuenta que puede originar parestesias. La hemostasia ha de ser cuidadosa alejando el bisturí eléctrico del nervio o mejor aún, usando un bipolar. Finalmente se liga y secciona el C. de Stenon, procediendo a la extracción de la pieza y cierre de la herida por planos tras colocar un drenaje. En caso de invasión cutánea que obliga a su extirpación, o depresión importante tras la exéresis, se procederá a reparar el defecto por medio de colgajos (c.) de vecindad.
![]()
![]()
![]()
![]()
![]()
![]()

